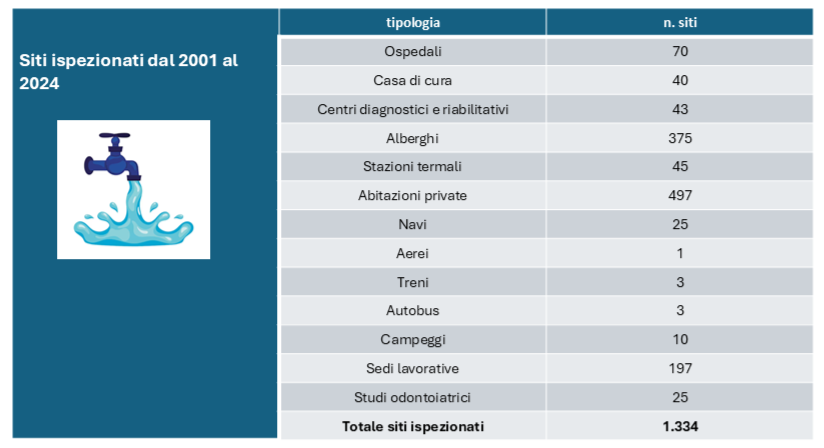
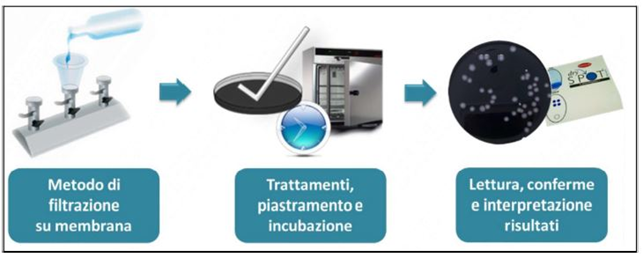
Come si contrae e si manifesta la malattia
Legionella spp si trasmette all’uomo attraverso l’inalazione di aerosol contaminati; quindi, tutti i luoghi in cui si può entrare a contatto con acqua nebulizzata possono considerarsi a rischio. Non sono stati segnalati casi di trasmissione interumana. I primi casi di legionellosi sono stati associati alla contaminazione di impianti di climatizzazione, torri evaporative e sistemi di raffreddamento. Attualmente in Italia le infezioni derivano prevalentemente dalla contaminazione dei sistemi di distribuzione dell’acqua. L'infezione viene normalmente acquisita attraverso le vie respiratorie per inalazione di piccole goccioline d'acqua trasportate dall'aria (aerosol) contenenti il batterio, oppure particelle di "polvere" derivate dall'essiccamento di queste goccioline. Più piccole sono le dimensioni delle gocce più queste sono pericolose perché penetrano profondamente nei polmoni.
Quindi possibili siti per la colonizzazione del batterio sono tutti quelli in cui viene prodotta acqua nebulizzata come impianti di condizionamento, umidificatori ad acqua, rubinetti rompigetto, vasche idromassaggio, fontane decorative. Non è mai stata dimostrata la trasmissione diretta da persona a persona.
L'infezione da Legionella può dar vita a due distinti quadri clinici: la febbre di Pontiac e la malattia del legionario. Il primo è una forma simil-influenzale che si risolve in pochi giorni e può rimanere in alcuni casi asintomatica. Il secondo è la forma severa della malattia che in casi particolari può portare a morte il paziente. Poiché nella forma severa si ha un quadro di polmonite interstiziale, deve assolutamente essere effettuata la diagnosi differenziale con la SARS-CoV2 (COVID-19).
Il morbo del legionario ha un periodo di incubazione non superiore ai 10 giorni ed i sintomi della malattia consistono in:
- febbre elevata
- brividi
- dolore al torace
- cefalea
- dolori muscolari
- tosse
- sintomi neurologici
- insufficienza renale
- disturbi gastrointestinali
Condizioni di maggior rischio
Le condizioni che favoriscono l'infezione sono numerose e tra queste:
1) la suscettibilità individuale (i più colpiti sono gli anziani, le persone di sesso maschile, gli immunodepressi, i malati cronici)
2) il tabagismo,
3) l'alcolismo,
4) i fattori stagionali.
Legionella: i focolai più gravi in Italia e l’aumento dei casi
La legionellosi ha fatto la sua comparsa in Italia negli anni ’80. Il primo grande focolaio si registrò alle Molinette di Torino (1984-85) con 18 casi. Nello stesso ospedale, tra il 2010 e il 2011, si contarono altri 3 casi, uno dei quali mortale, in pazienti trapiantati.
Nel 2001, a Cuneo, il batterio colpì un neonato dopo un parto in acqua. Nel 2016, Parma fu teatro di un’epidemia con 41 casi e 2 decessi. Ma i cluster più eclatanti si sono verificati in Lombardia:
Bresso (MI), luglio 2018: 52 casi, 5 morti.
Brescia e Mantova, settembre 2018: 105 persone coinvolte, 28 casi confermati e 77 probabili.
Le indagini hanno isolato ceppi di Legionella pneumophila Sg.1 e Sg.2, ma in molti episodi la fonte di contagio è rimasta sconosciuta.
Gli anni recenti: numeri in crescita
- 2020: 3.111 casi (+14% rispetto al 2019), ritorno ai livelli pre-pandemia.
- 2023: record storico con 3.911 casi (+25% rispetto al 2022), incidenza 66,3 casi per milione di abitanti. Il Nord Italia è il più colpito (96,6 casi/milione), seguito dal Centro (67,5) e dal Sud (19,9). Oltre il 70% dei pazienti ha più di 60 anni e il 69% è maschio. L’84,4% dei casi è comunitario, il 3,2% ospedaliero, il 7,8% legato a viaggi. [epicentro.iss.it], [caratservizi.it]
- 2024: dati consolidati non ancora pubblicati, ma il trend resta in crescita secondo i report regionali e ISS. [arpalazio.it], [arpa.marche.it]
- 2025: confermati focolai a Milano (San Siro e via Rizzoli) con 11 casi e 1 decesso, oltre a cluster minori. Il fenomeno continua a destare attenzione, soprattutto in Lombardia
I dati relativi alla Sorveglianza nazionale della legionellosi in Italia, che vengono periodicamente pubblicati dall’Istituto Superiore di Sanità attraverso un Bollettino epidemiologico nazionale non sono ancora disponibili. L’ultimo notiziario riporta i dati relativi all’anno 2023.
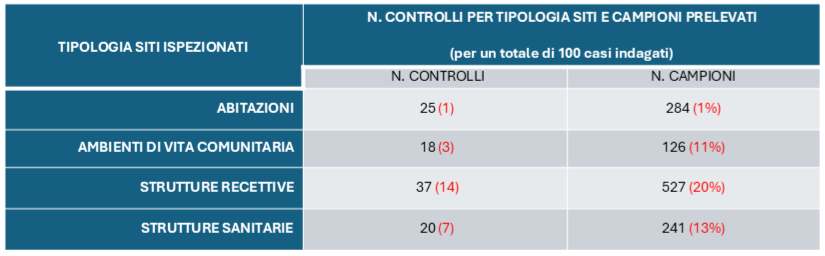
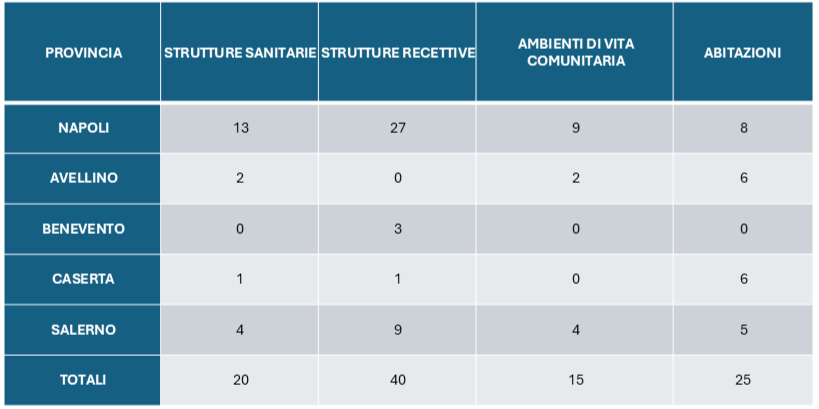
Nel 2023 sono pervenute all’ISS 3.911 schede di sorveglianza relative ad altrettanti casi di legionellosi, di cui 3.039 classificati come casi confermati e 72 come casi probabili, in accordo con la definizione europea di caso del 2018. Prima di procedere con l’analisi dei dati, è stato inviato a ogni Regione/PA l’elenco dei casi notificati nel corso del 2023, con la richiesta di verificare la completezza delle segnalazioni e di inviare le eventuali schede mancanti. Il 74,9% dei casi è stato notificato da 6 Regioni: Lombardia, Emilia-Romagna, Toscana, Veneto, Lazio e Piemonte, e il 25,1% dalle rimanenti 15 Regioni/PA.
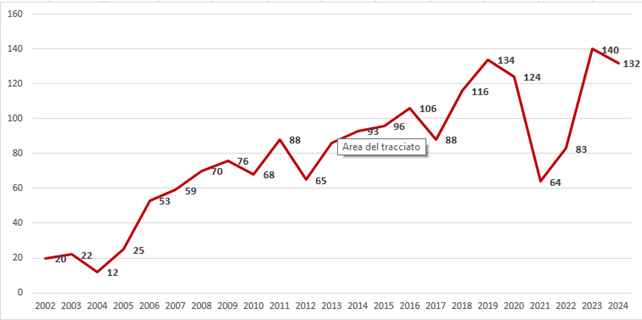
L’incidenza grezza della legionellosi in Italia nel 2023 è risultata pari a 66,3 casi per milione di abitanti, con un incremento rispetto all’anno precedente (52,8/1.000.000), superiore anche ai valori precedenti la pandemia (tabella 1 – Fonte ISS).
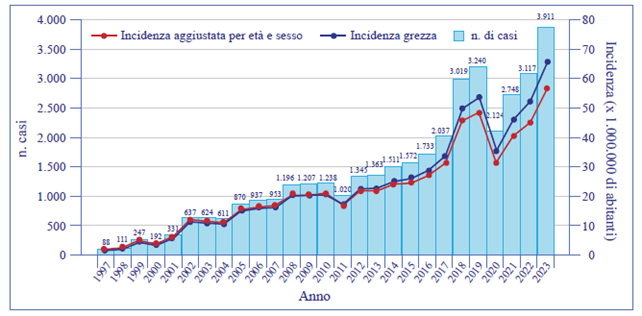
Tabella 1: Numero di casi e tasso di incidenza della legionellosi. Italia, 1997-2023. Incidenza aggiustata per età e sesso calcolata per fasce d’età decennali utilizzando come riferimento la popolazione europea standard al 2013 (Fonte ISS)
Negli ultimi trent’anni il numero di casi di legionellosi in Italia è aumentato costantemente, sebbene sia una malattia ampiamente sottostimata per varie ragioni, inclusa la sotto diagnosi. Raramente, infatti, i pazienti vengono sottoposti ai test di laboratorio specifici prima di instaurare una terapia antibiotica e quindi spesso non viene fatta una diagnosi eziologica di legionellosi. Anche la sotto notifica incide sulla stima dei casi, perché non sempre la malattia viene notificata alle autorità sanitarie. Un altro problema è legato al tipo di test utilizzato per la diagnosi che, nella quasi totalità dei casi, viene effettuata mediante il rilevamento dell’antigene solubile urinario di Legionella. La maggior parte dei test per la rilevazione dell'antigene solubile urinario, attualmente disponibili in commercio, sono specifici per Legionella pneumophila Sg.1 e lasciano quindi scarsamente diagnosticati casi dovuti ad altri sierogruppi o specie. Per questa serie di motivi, in Italia si osserva una grande variabilità dei tassi di incidenza tra le diverse aree geografiche e, in particolare, tra Nord e Sud.
Legionella in Campania: dai primi casi alle diagnosi post-Covid
Il primo caso campano risale al 1986, in un albergo di Paestum (SA), con il decesso di uno dei tre turisti contagiati. Nel 1990, altri due morti a Ischia in un albergo termale. Nel 2015, alle terme di Villamaina (AV), si registrarono 9 casi e 1 decesso.
Negli ultimi anni, la legionellosi è tornata sotto i riflettori: diversi pazienti ricoverati in condizioni critiche, inizialmente scambiati per casi Covid, si sono rivelati affetti da Morbo del Legionario. Sintomi simili – polmonite interstiziale bilaterale e grave stress respiratorio – hanno ritardato la diagnosi. Solo dopo tamponi negativi per SARS-CoV-2, il test dell’antigene urinario ha confermato la presenza di Legionella.
Dal 2002 il Laboratorio ARPAC di Salerno, riconosciuto dal Ministero della Salute come Centro di riferimento regionale per la sorveglianza ambientale della Legionella, è il presidio campano contro il batterio.
Il laboratorio è anche punto di riferimento per la formazione degli operatori e la prevenzione della malattia, in linea con le Linee guida nazionali del 2015.
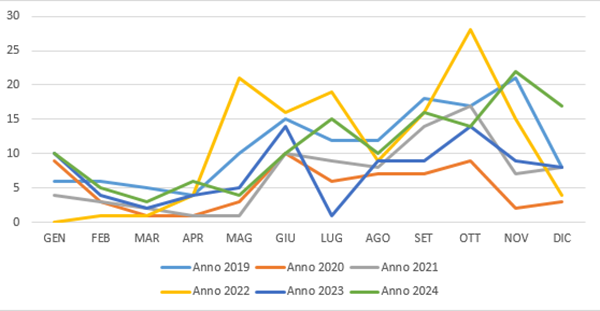
Dal 2022, gli ospedali campani hanno adottato protocolli diagnostici differenziali che includono test per Covid e Legionella. Questo ha portato a un’impennata delle diagnosi, monitorata dall’Assessorato alla Sanità e dall’ARPAC, che hanno intensificano la sorveglianza ambientale.
Legionella dopo il Covid: diagnosi più rapide, casi in aumento
La pandemia ha cambiato anche la gestione della legionellosi. Durante il 2020, le misure anti-Covid hanno ridotto la circolazione di molte infezioni, compresa la Legionella. Ma negli anni successivi, con la ripresa delle attività e il riavvio di impianti idrici rimasti fermi, i casi sono tornati a crescere.
Negli ospedali, la somiglianza dei sintomi con il Covid – febbre alta, polmonite interstiziale, insufficienza respiratoria – ha inizialmente causato diagnosi tardive. Solo dopo tamponi negativi per SARS-CoV-2, il test dell’antigene urinario ha confermato il Morbo del Legionario.
Dal 2022, i protocolli diagnostici includono test differenziali per Covid e Legionella, riducendo i ritardi e aumentando le diagnosi. In Campania, questa strategia ha portato a un sensibile aumento dei casi notificati.
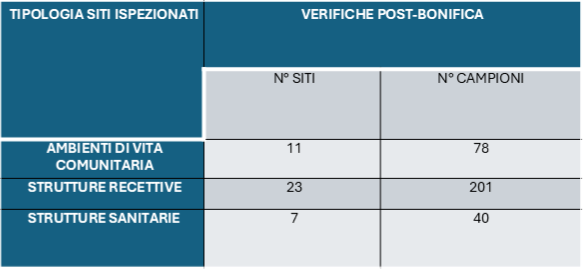
Gli esperti avvertono: impianti idrici poco manutenuti, soprattutto in strutture turistiche e sanitarie, restano il principale rischio. La prevenzione passa attraverso controlli regolari e bonifiche mirate.
Dal 21 marzo 2023 è in vigore il Decreto Legislativo n. 18/2023, che recepisce la Direttiva (UE) 2020/2184 sulla qualità delle acque destinate al consumo umano. Una riforma attesa, che abroga il precedente D.Lgs. 31/2001 e introduce un approccio innovativo alla gestione del rischio microbiologico, con particolare attenzione alla Legionella, batterio responsabile della legionellosi.
Il provvedimento segna un cambio di paradigma: non più solo controlli sui parametri obbligatori, ma valutazione del rischio lungo tutta la filiera idrica, dal punto di prelievo fino agli impianti interni. Tra le novità più rilevanti:
- Piani di Sicurezza dell’Acqua (PSA): strutture prioritarie come ospedali, RSA, scuole, hotel e piscine devono predisporre e aggiornare un piano basato sul modello OMS del Water Safety Plan. La Legionella, pur non essendo un parametro fisso, diventa obbligatoria da considerare se il rischio è individuato.
-
Analisi preventiva e monitoraggio: il decreto impone controlli più rigorosi, con obbligo di valutare microrganismi potenzialmente presenti negli impianti, anche se non inclusi tra i parametri standard.
- Obblighi per gestori e autorità sanitarie: oltre ai gestori del servizio idrico, anche gli amministratori di edifici complessi devono adottare misure preventive, come trattamenti termici o chimici, manutenzione costante e formazione del personale.
- Accreditamento dei laboratori: chi esegue analisi interne ed esterne deve essere accreditato, garantendo l’affidabilità dei dati.
- Nuovi limiti e parametri: aggiornati i valori di riferimento per sostanze e agenti patogeni, con procedure di controllo più stringenti.
Il decreto istituisce inoltre organismi di sorveglianza e introduce sanzioni per chi non rispetta gli obblighi. L’obiettivo è chiaro: acqua sicura e salubre, riducendo il rischio di epidemie di legionellosi e altre infezioni legate alla contaminazione idrica
“Legionella: le nuove regole che cambiano la gestione del rischio”
L’Istituto Superiore di Sanità (ISS) e il Ministero della Salute stanno aggiornando le Linee guida nazionali per la prevenzione e il controllo della legionellosi, che risalgono al 2015. Secondo quanto dichiarato dal Ministero, il documento aggiornato sarebbe dovuto essere sottoposto alla Conferenza Stato-Regioni entro la fine del 2025.
Le principali novità riguardano:
- Recepimento della Direttiva UE 2020/2184 tramite il D.Lgs. 18/2023: la legionella è ora un parametro obbligatorio da monitorare nelle acque destinate al consumo umano, soprattutto negli edifici prioritari (ospedali, strutture sanitarie, alberghi, scuole);
- Obbligo di controllo e sanzioni in caso di omissione per gli edifici prioritari.
- Maggiore attenzione alla gestione continua del rischio, con sistemi di monitoraggio automatici e formazione certificata per i responsabili (es. figura “Esperto in Gestione del Rischio Legionellosi”).
- Aggiornamento delle procedure di valutazione del rischio, gestione e comunicazione, con enfasi sulla manutenzione periodica, disinfezione e monitoraggi microbiologici regolari